
最危险的疾病往往悄无声息?很多人以为癌症一定伴随着剧烈疼痛、明显肿块或体重骤降,可现实却常常相反。
尤其在消化道肿瘤中,早期肠癌可能既不痛也不痒,甚至不影响食欲和日常活动。正因如此,不少人把“没症状”等同于“没问题”,直到病情进展才追悔莫及。如果身体真的在悄悄发出求救信号,我们该如何识别?
医生们反复强调:排便习惯的细微改变,可能是肠道在“说话”。某位40多岁的上班族最近发现,自己上厕所的时间变长了,大便形状也比以前细了一圈,偶尔还带点黏液。
他起初没当回事,以为只是工作压力大、饮食不规律所致。但几周后,情况没有好转,反而出现了轻微腹胀。这时他才意识到,或许该去医院看看。问题是,哪些排便后的表现才真正值得警惕?

临床上,医生普遍关注三种排便后的异常表现:一是大便形状持续变细,像铅笔一样;二是排便后仍有便意未尽感,总觉得没拉干净;
三是大便表面附着暗红色或鲜红色血迹,尤其是无痛性出血。这些信号单独出现时容易被忽略,但如果连续两周以上反复发生,就可能提示肠道内存在占位性病变,比如息肉或早期肿瘤。
并非所有类似症状都指向癌症,但它们确实构成了筛查的重要指征。为什么这些看似普通的排便变化会与肠癌相关?
这要从肠道的结构说起。我们的结肠和直肠就像一条柔软的管道,当内部出现隆起性病灶(如腺瘤性息肉)时,会逐渐占据管腔空间。
随着病灶增大,粪便通过时就会被挤压变形,导致大便变细。而当病灶靠近直肠末端,刺激局部神经末梢,即使排空后也会产生残便感。
至于出血,则是因为肿瘤表面血管脆弱,排便摩擦即可引发渗血。早期肠癌出血常呈间歇性、量少且无痛,很容易被误认为痔疮。
可如果真是痔疮,为何调整饮食、使用药膏后仍无改善?这个疑问,恰恰是推动进一步检查的关键。
面对这些信号,肠镜检查是最直接、最可靠的诊断手段。它不仅能直观观察整个结直肠黏膜,还能在发现可疑病灶时同步取活检,甚至直接切除小息肉,实现“诊断+治疗”一体化。
有研究显示,在我国开展的结直肠癌筛查项目中,接受肠镜检查的人群,早期癌检出率显著高于未筛查者。多数早期肠癌患者通过内镜下切除即可获得良好预后,5年生存率超过90%。
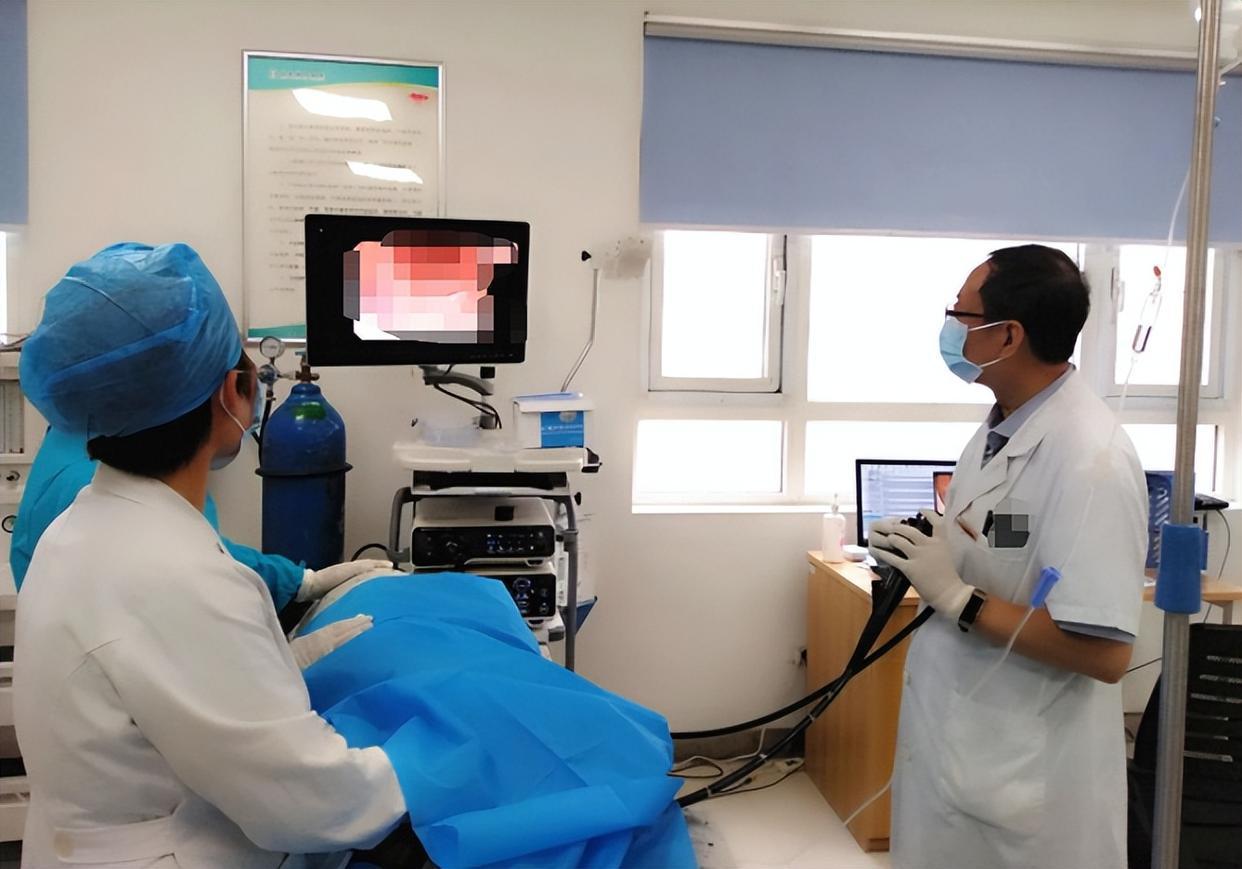
相比之下,晚期患者的治疗难度和复发风险则大幅上升。既然肠镜如此重要,为什么还有那么多人迟迟不愿去做?
原因不外乎几点:害怕不适、担心费用、觉得“没必要”。现代无痛肠镜已广泛应用,全程在静脉麻醉下进行,患者睡一觉就完成检查,几乎无痛苦。
而费用方面,随着医保覆盖范围扩大,普通肠镜在多数地区已纳入门诊报销,无痛肠镜的部分费用也可通过补充保险减轻负担。

至于“没必要”的想法,则源于对风险认知不足。40岁以上人群、有肠癌家族史者、长期高脂低纤饮食者、肥胖或糖尿病患者,都是肠癌的高风险群体。
即便没有症状,也建议在45岁前完成首次肠镜筛查。可如果暂时无法安排肠镜,有没有其他替代方法?
目前,粪便潜血试验(FOBT)和粪便DNA检测可作为初筛工具。前者操作简单、成本低,但敏感性有限,可能出现假阴性;后者通过检测粪便中脱落细胞的基因突变,准确性更高,但价格较贵。
需要注意的是,任何阳性初筛结果都必须通过肠镜确诊,不能仅凭这些检查排除或确认癌症。
腹部CT或MRI对评估肿瘤侵犯深度有帮助,但无法替代肠镜对早期病变的识别能力。除了医学检查,我们在日常生活中还能做些什么来降低风险?
答案藏在一日三餐和生活习惯里。高膳食纤维饮食被普遍认为有助于维持肠道健康。全谷物、豆类、深色蔬菜和水果中的纤维能促进肠道蠕动,缩短有害物质在肠腔内的停留时间。

同时,减少红肉和加工肉制品摄入也很关键——世界卫生组织已将加工肉列为1类致癌物,长期大量食用可能增加肠癌风险。规律运动、控制体重、戒烟限酒同样不可忽视。
有临床观察发现,每周进行150分钟中等强度运动的人群,肠癌发病率相对较低。但这里要强调:健康生活方式是预防的基础,却不能完全替代筛查。有些风险因素如遗传,是我们无法改变的。
说到遗传,不得不提一种特殊类型——林奇综合征(遗传性非息肉病性结直肠癌)。这类患者往往在年轻时就发病,且常伴有其他器官肿瘤。

如果家族中有多人患肠癌、子宫内膜癌或胃癌,建议进行遗传咨询和基因检测。绝大多数肠癌属于散发性,与年龄增长和环境因素关系更密切。
无论是否有家族史,40岁后都应提高警惕。可问题又来了:如果已经做了肠镜,一切正常,是不是就可以高枕无忧了?
并非如此。肠癌的发生是一个缓慢过程,通常从腺瘤发展为癌需5-10年。这意味着,即使本次肠镜未发现问题,未来仍有可能新发息肉。医生会根据检查结果给出复查间隔建议。
若发现低危腺瘤,可能3-5年后再查;若完全正常,一般建议5-10年复查一次。但在此期间,一旦出现新的排便异常,仍需及时就诊,不能机械等待下次筛查时间。个体差异决定了每个人的风险轨迹不尽相同。
当前正值春季,气候转暖,人们饮食结构也在变化。此时更应注意避免暴饮暴食、过度依赖外卖或高油高糖食物。春日宜多吃新鲜蔬果,保持充足水分,有助于肠道菌群平衡。
同时,情绪压力也会影响肠道功能——“肠脑轴”理论表明,焦虑、抑郁可能加重功能性胃肠病,甚至干扰免疫监视机制。保持心情舒畅、规律作息,同样是守护肠道健康的一环。
归根结底,健康不是一场突击战,而是一场持久的生活方式修行。肠癌虽可怕,但它是少数可通过早期筛查有效预防和治愈的癌症之一。
关键在于,我们是否愿意放下“没症状就没事”的侥幸心理,主动倾听身体的声音。
那三个排便后的异常表现,或许就是命运递来的提醒信——它不喧哗,却足够重要。别等到疼痛来袭才后悔没早行动,因为最好的治疗,永远是预防;最有效的干预,永远是趁早。
实配网配资提示:文章来自网络,不代表本站观点。